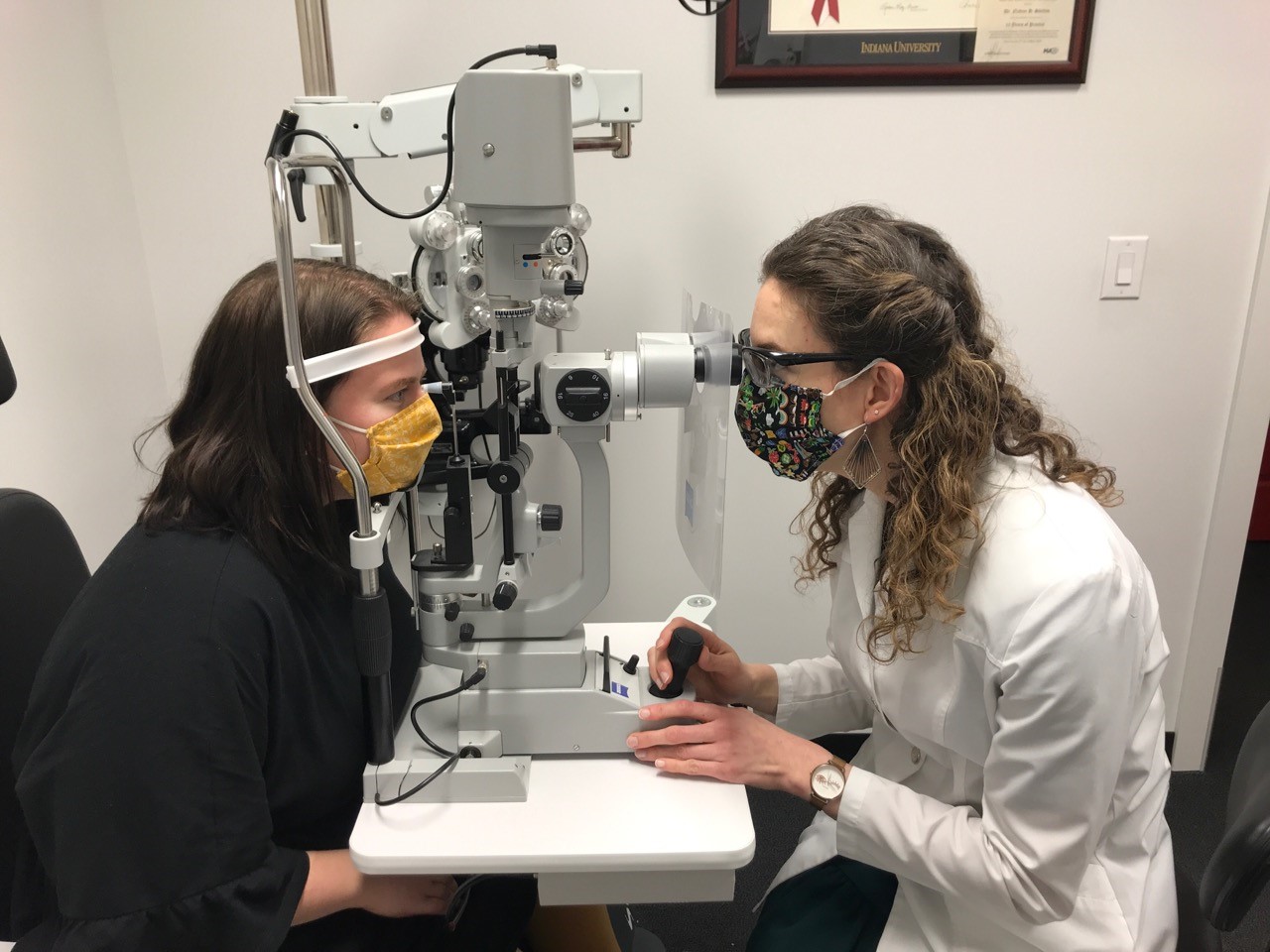
Badanie ciśnienia oka, czyli tonometria, mierzy ciśnienie wewnątrzgałkowe, potrzebne do wczesnego wykrywania jaskry. Najczęściej stosuje się bezkontaktową metodę dmuchu powietrza lub kontaktową z tonometrem Goldmanna po znieczuleniu kroplami. Normy to 10-21 mmHg. Procedura jest szybka, bezbolesna i nieinwazyjna, zalecana w rutynowych badaniach po 40. roku życia.
Badanie ciśnienia oka to ważny element diagnostyki okulistycznej, który pozwala wykryć podwyższone ciśnienie wewnątrzgałkowe. Procedura ta, znana jako tonometria, mierzy nacisk panujący wewnątrz gałki ocznej i jest szybka oraz bezbolesna w większości przypadków. Pacjent siada przed specjalistycznym urządzeniem, a lekarz okulista aplikuje krople znieczulające (jeśli metoda wymaga kontaktu). W wersji bezdotykowej strumień powietrza delikatnie ugniata rogówkę, co rejestruje tonometr. Tonometria aplanacyjna Goldmanna, uważana za złoty standard, wykorzystuje niebieskie światło i fluoresceinę do precyzyjnego pomiaru. Cały proces trwa zaledwie parę minut na oko. Jak wygląda badanie ciśnienia oka w rzeczywistości? Lekarz instruuje, by spojrzeć w dal, a wyniki pojawiają się natychmiast na ekranie. To badanie nieinwazyjne zmniejsza dyskomfort, choć niektórzy odczuwają lekki chłód.
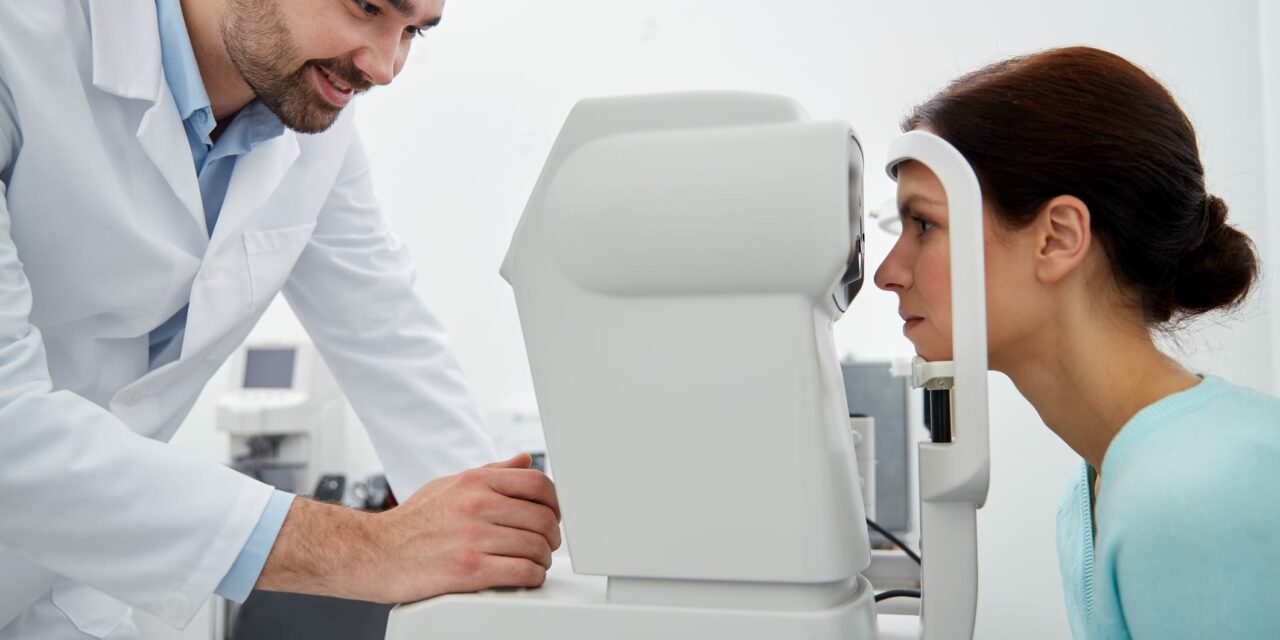
Jakie metody stosuje się w badaniu ciśnienia oka?
W gabinetach okulistycznych dominują dwie główne techniki: tonometria bezkontaktowa i kontaktowa. Pierwsza, oparta na fali powietrza, jest świetna dla dzieci lub osób z cienką rogówką (nie wymaga znieczulenia). Druga, z użyciem tonometru Goldmanna, zapewnia najwyższą dokładność, ale zakłada aplikację kropli. Tonometria dynamiczna rejestruje wahania ciśnienia w ciągu doby, co jest przydatne w zaawansowanej diagnostyce. Wybranie metody zależy od stanu rogówki i podejrzenia patologii. Wiedziałeś, że nawet bez objawów można monitorować ten parametr?
Kiedy badanie ciśnienia oka staje się pilna?
Badanie ciśnienia oka powinno trafić do Twojego kalendarza wizyt w kilku ważnych sytuacjach. Przede wszystkim po ukończeniu 40. roku życia, jako element rutynowej kontroli wzroku. Osoby z rodzinnym obciążeniem jaskrą ryzykują więcej, bo ta choroba rozwija się podstępnie. Nagłe bóle głowy, halo wokół świateł czy nudności? To sygnały alarmowe sugerujące ostry atak jaskry.
Ważne wskazania do pomiaru ciśnienia w oku:
- Podejrzenie jaskry lub jej czynniki ryzyka, jak wysoki minus w wadzie refrakcji.
- Rutynowe badania po 40. roku życia, zalecane co 1-2 lata.
- Bliscy krewni z diagnozą jaskry – dziedziczność gra tu rolę.
- Objawy jak przewlekłe zaczerwienienie oka lub pogorszenie pola widzenia.
- Po urazach oka lub stosowaniu sterydów (kortykosteroidów), które podnoszą IOP.
Tonometria jest częścią go badania okulistycznego, obejmującego też gonioskopię czy pachymetrię rogówki. Ciśnienie śródgałkowe w normie chroni nerw wzrokowy: wczesne wykrycie odchyleń zapobiega nieodwracalnym stratom. Pacjenci z cukrzycą lub nadciśnieniem powinni je wykonać częściej. „Wykrycie podwyższonego ciśnienia na wczesnym etapie daje szanse na skuteczną terapię” – podkreśla wielu okulistów. Procedura nie boli, a nowoczesne tonometry jak iCare umożliwiają samodzielny pomiar w domu (pod kontrolą lekarza). Jak często powtarzać badanie ciśnienia oka? Zależy to od wyników poprzednich i ryzyka – lekarz ustali harmonogram.
> Definicja: Ciśnienie wewnątrzgałkowe (IOP) – to siła wywierana przez ciecz wodnistą na ściany oka, mierzona w mmHg; odchylenia mogą prowadzić do jaskry.
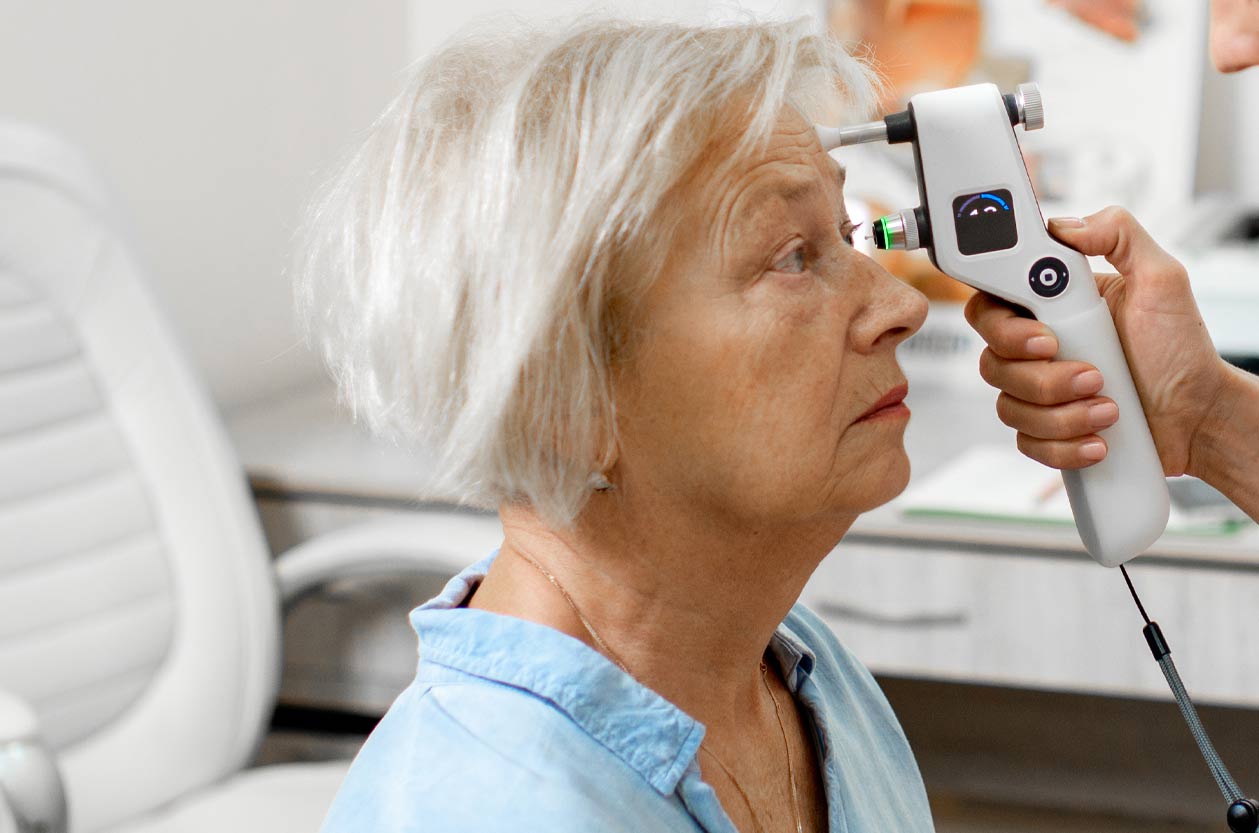
Wykonaj je profilaktycznie, by uniknąć powikłań – proste, a wydajne.
Badanie ciśnienia oka, znane także jako tonometria, jest ważnym elementem profilaktyki chorób wzroku. To proste i szybkie badanie pozwala wykryć podwyższone ciśnienie wewnątrzgałkowe, które może prowadzić do jaskry. Można je wykonać często, przede wszystkim po 40. roku życia.
Jak przebiega badanie ciśnienia oka?
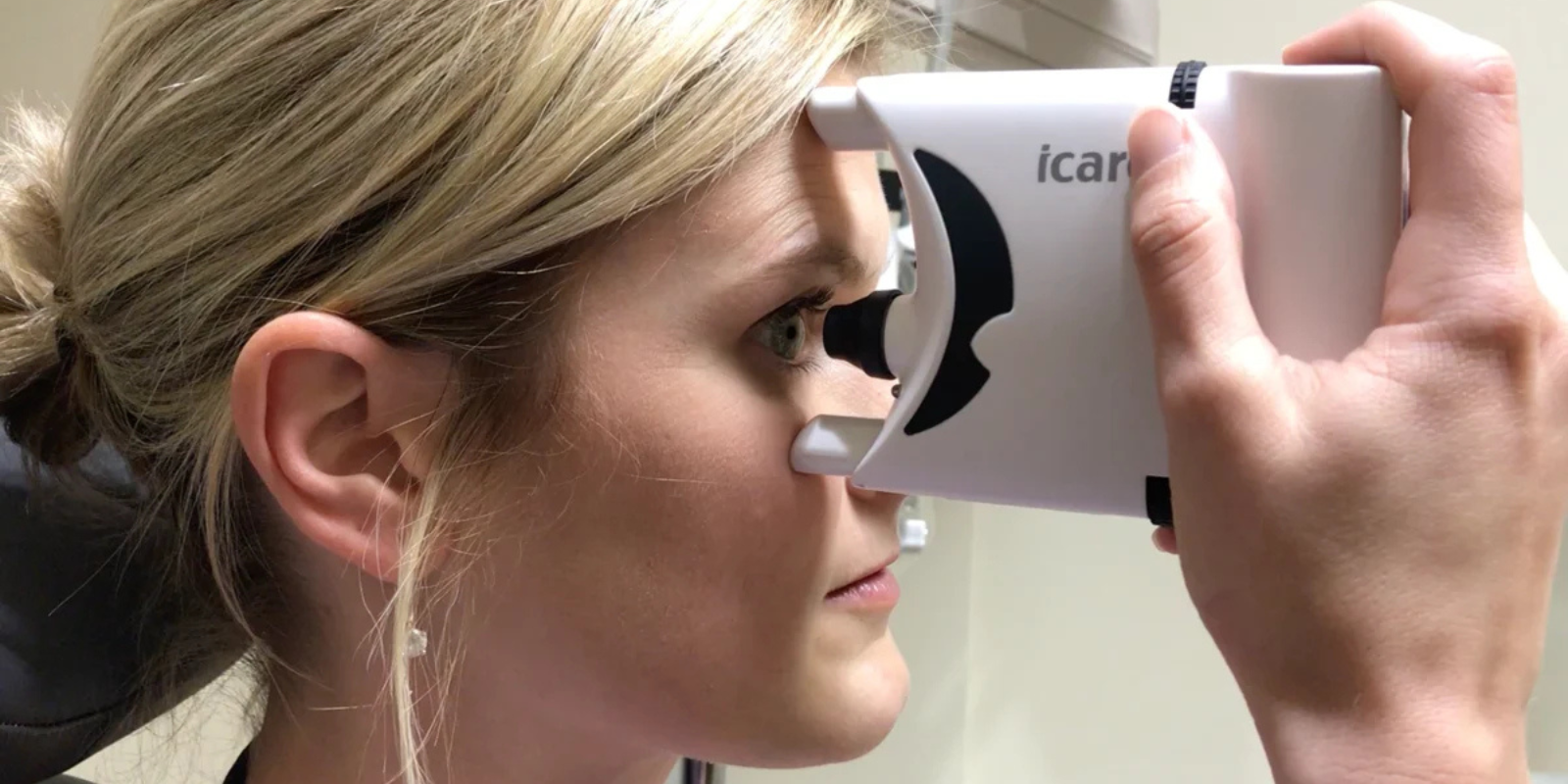
Najpopularniejszą metodą jest tonometria bezdotykowa, zwana też puff air. Pacjent opiera brodę i czoło na podparciu urządzenia, szeroko otwiera oczy i patrzy prosto przed siebie. Lekarz lub technik wykonuje pomiar, dmuchając strumieniem powietrza na rogówkę – trwa to zaledwie parę sekund i nie powoduje bólu. Tonometria bezdotykowa jest preferowana w gabinetach okulistycznych ze względu na brak kontaktu z okiem i niskie ryzyko infekcji. Dla tonometrii aplanacyjnej Goldmanna używa się niebieskiego światła i kropli znieczulających, by delikatnie dotknąć rogówki plastikową sondą. Wynik podawany jest w mmHg; norma to 10-21 mmHg, powyżej 22 mmHg wymaga dalszej diagnostyki.
Kiedy można wykonać badanie ciśnienia w oku?

Badanie ciśnienia oka zalecane jest osobom powyżej 40. roku życia co 1-2 lata. Ryzyko wzrasta u pacjentów z cukrzycą – u nich powinno się je robić corocznie. Osoby z rodzinnym obciążeniem jaskrą lub wysokim ciśnieniem tętniczym krwi to kolejna grupa wysokiego ryzyka. Natychmiastowy pomiar konieczny jest po urazach oka, nagłych bólach głowy z nudnościami czy zawężonym polu widzenia. W Polsce, według informacji Polskiego Towarzystwa Okulistycznego, jaskra dotyka ok. 400 tys. osób, a 80% przypadków pozostaje nierozpoznanych bez cyklicznych badań.
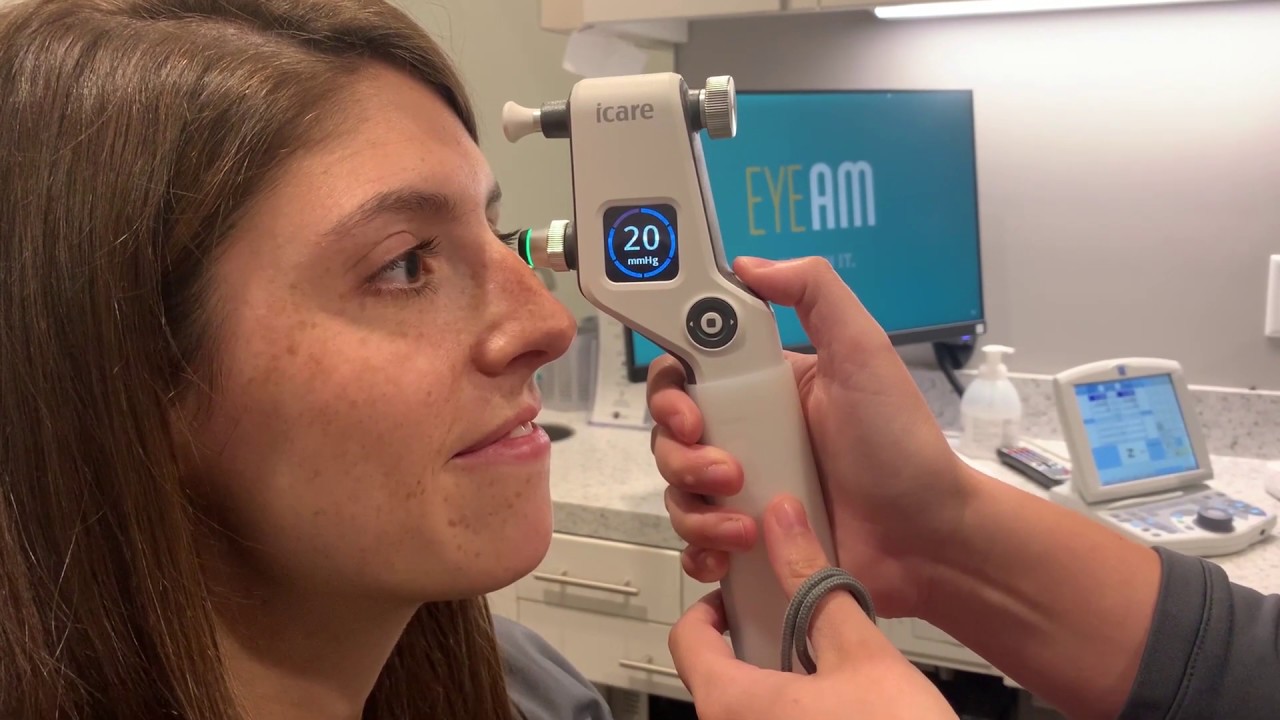
Tonometria nie wymaga specjalnego przygotowania, choć można zdjąć soczewki kontaktowe. Kobiety w ciąży lub dzieci powyżej 5. roku życia też mogą poddać się temu badaniu bez obaw. Podwyższone ciśnienie wewnątrzgałkowe nie zawsze daje objawy, dlatego wczesne wykrycie zapobiega utracie wzroku. Lekarze podkreślają, że proste dmuchnięcie powietrza może uratować widzenie na lata.
Podwyższone ciśnienie w oku, znane też jako wysokie ciśnienie wewnątrzgałkowe, może prowadzić do poważnych powikłań wzrokowych. Stan ten diagnozuje się, gdy wielkość przekracza normę, co często wiąże się z ryzykiem jaskry. Częste pomiary tonometrem pozwalają wykryć problem we wczesnym stadium. Wielu pacjentów nie odczuwa objawów, dlatego badania kontrolne są podstawą.
Normy ciśnienia w oku i kiedy mówić o podwyższeniu?
Średnia norma ciśnienia wewnątrzgałkowego (IOP) u zdrowych dorosłych wynosi 10-21 mmHg. Wielkości powyżej 21 mmHg klasyfikuje się jako podwyższone ciśnienie w oku, choć granica może się różnić zależnie wieku czy grubości rogówki. U dzieci norma spada do 10-18 mmHg, a u osób starszych powyżej 60. roku życia tolerancja bywa niższa ze względu na naturalne zmiany w oku. Czynniki jak grubość rogówki mierzone pachymetrem wpływają na dokładność pomiaru – zbyt cienka rogówka zawyża odczyty. Tonometria bezkontaktowa lub Goldmanna to standardowe metody badania.
Główne powody podwyższonego ciśnienia
- Zaburzony odpływ cieczy wodnistej przez beleczkowanie – najczęstsza powód w jaskrze pierwotnej z otwartym kątem.
- Urazy oka lub zabiegi operacyjne uszkadzające struktury odpływu.
- Stany zapalne, takie jak zespół Posnera-Schlossmana, blokujące kanaliki Schlemma.
- Leki, np. glikokortykosteroidy stosowane długoterminowo w kroplach lub tabletkach.
- Choroby ogólnoustrojowe, w tym cukrzyca czy nadciśnienie tętnicze.
- Urodzeniowe wady, jak jaskra wrodzona z niedorozwiniętymi drogami odpływu.
Podwyższone ciśnienie w oku zwiększa ryzyko uszkodzenia nerwu wzrokowego, co jest hallmarkiem jaskry. W jaskrze z wysokim ciśnieniem (ok. 70-90% przypadków) kompresja nerwu prowadzi do ubytków pola widzenia. Nawet przy normach IOP jaskra normotensyjna występuje u 20-30% pacjentów z powodu słabej perfuzji nerwu. Terapie kroplami beta-blokerami czy prostaglandynami obniżają IOP o 20-30%. Laserowa trabekuloplastyka otwiera drogi odpływu u opornych przypadków. Monitorowanie co 3-6 miesięcy zapobiega progresji.
Objawy nieprawidłowego ciśnienia śródgałkowego często rozwijają się podstępnie, co czyni je trudnymi do zauważenia na wczesnym etapie. Podwyższone ciśnienie wewnątrzgałkowe, znane jako hipertensja ocularis, może prowadzić do uszkodzenia nerwu wzrokowego i jaskry, w czasie gdy obniżone wartości prowokują inne komplikacje. Pacjenci ignorują początkowe sygnały, takie jak lekkie rozmycie obrazu, co opóźnia diagnozę. Częste pomiary tonometrem u okulisty są podstawą, bo norma wynosi 10-21 mmHg.
Jakie symptomy wskazują na podwyższone ciśnienie w oku?
Najczęstsze objawy ostrego ataku jaskry
Dla gwałtownego wzrostu ciśnienia śródgałkowego powyżej 30 mmHg pojawiają się silny bólu oka, nudności i wymioty, przypominające migrenę. Widzenie staje się zamglone, z tęczowymi halo wokół źródeł światła, co przede wszystkim wieczorem utrudnia orientację. Tęczówka może być poszerzona, a spojówka mocno przekrwiona, co wymaga natychmiastowej interwencji medycznej. Badania wskazują, że nieleczony atak prowadzi do trwałej utraty wzroku w ciągu 24-48 godzin.
Subtelne symptomy przewlekłego stanu
Przewlekłe podwyższone ciśnienie śródgałkowe objawia się stopniową utratą pola widzenia obwodowego, zwaną „tunelowym widzeniem”. Pacjenci zauważają trudności z czytaniem drobnego druku lub oceną odległości, bez wyraźnego bólu. Często towarzyszy temu suchość oka lub uczucie piasku pod powiekami, co mylone jest z zespołem suchego oka. W badaniach OCT nerwu wzrokowego ścieńczenie warstwy włókien nerwowych, co potwierdza diagnozę.
Obniżone ciśnienie śródgałkowe poniżej 6 mmHg, choć rzadsze, powoduje wgłębienie rogówki, zwane hypotonią ocularisoraz obrzęk plamki żółtej. Oko wydaje się miękkie w badaniu palpacyjnym, a widzenie centralne może być zniekształcone falisto. Takie objawy spotyka się po operacjach jaskry lub urazach, gdzie nagły spadek IOP uszkadza struktury oka. Okulista zaleca wtedy krople z czynnikami wzrostu, by stabilizować ciśnienie.
Częstość występowania nieprawidłowego ciśnienia śródgałkowego rośnie po 40. roku życia, szczególnie u osób z cukrzycą lub nadciśnieniem – dane z European Glaucoma Society pokazują, że 2-3% populacji powyżej 50 lat ma podwyższone wartości. Ryzyko wzrasta u krótkowidzów i Afroamerykanów. Jeśli zauważysz halo wokół latarni lub nagły ból, nie zwlekaj z wizytą.